Un gen que causa malformaciones craneales cuando muta acaba de ser vinculado a la esquizofrenia, una enfermedad conocida por causar alucinaciones perturbadoras y trastornos del pensamiento.
“Esto sería extraordinario porque todo empezó con un hueso”, dice el neurobiólogo del St. Jude Children’s Research Hospital Stanislav Zakharenko.
Zakharenko supervisó al equipo que reveló la conexión. Si es verdad, muestra cómo los trastornos cerebrales a veces pueden surgir de una interrupción en las comunicaciones de otros tejidos en lugar de del tejido cerebral en sí.
Dirigidos por el colega de Zakharenko Tae-Yeon Eom, los investigadores descubrieron que en modelos de ratón la eliminación de una copia del gen Tbx1 altera la formación del hueso del cráneo durante el desarrollo, lo que conduce a una bolsa malformada en la envoltura del cerebro. Sin un cráneo con la forma adecuada, los lóbulos del cerebelo que normalmente crecen en el interior son un 70% más pequeños de lo normal.
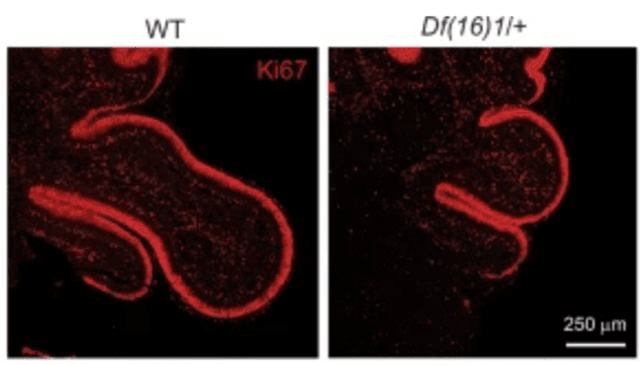
“Lo interesante del Tbx1 es que no se expresa muy bien en el cerebro, especialmente en el cerebro adolescente o adulto”, explica Zakharenko. “En cambio, se expresa en los tejidos circundantes, es decir, los huesos, el cartílago y los tejidos vasculares. Es muy poco probable que el Tbx1 afecte directamente al cerebro.”
Sin embargo, los ratones sin Tbx1 muestran dificultades de aprendizaje motor similares a los humanos con una mutación que se sabe que está asociada con la esquizofrenia. Por eso, los investigadores utilizaron escáneres de resonancia magnética para investigar los cerebros de 80 pacientes humanos con síndrome de deleción 22q, que tienen una sección faltante del cromosoma 22 que contiene alrededor de 25 genes diferentes. Hasta el 30% de las personas con este síndrome son diagnosticadas con esquizofrenia en algún momento de su vida, mientras que solo el 1% de las personas sin la deleción reciben un diagnóstico. Investigaciones anteriores sobre el síndrome de deleción 22q revelaron interrupciones en las rutas que toma la información auditiva a medida que viaja desde el tálamo hasta un área de la corteza donde se interpretan los estímulos sonoros.
“Creemos que reducir el flujo de información entre estas dos estructuras cerebrales que juegan un papel central en el procesamiento de la información auditiva prepara el escenario para que el estrés u otros factores aparezcan y desencadenen las ‘voces’ que son el síntoma psicótico más común de la esquizofrenia”, explicó Zakharenko en 2014.
En efecto, las imágenes por resonancia magnética revelaron que los pacientes humanos también tienen lóbulos de flóculos y paraflóculos más pequeños, tal como el equipo había observado en los ratones. Tbx1 parece ser uno de los genes afectados por la eliminación. Como el paraflóculo también está conectado a la corteza auditiva, el equipo sospecha que la mutación Tbx1 puede estar contribuyendo. Investigaciones anteriores también han demostrado que Tbx1 está involucrado en nuestra respuesta de sobresalto al ruido, así como en defectos del oído interno y otras afecciones cerebrales también.
“En humanos sin [22q], las variantes raras de Tbx1 se han asociado con el trastorno del espectro autista y la esquizofrenia”, escriben Eom y su equipo en su artículo.
“Aunque la alteración talamocortical ocurre en una etapa tardía del desarrollo, lo que coincide con la aparición de los síntomas de la esquizofrenia, permanece y no desaparece. Sin embargo, las alucinaciones son de naturaleza transitoria: aparecen y desaparecen”, afirma Zakharenko. “Parecía que este era solo uno de los factores que desencadenaban los síntomas. La pregunta es: ¿cuál es el otro factor?”.
Se necesitan más investigaciones para conectar directamente todas estas piezas del rompecabezas.
“En mi opinión, es como un trampolín. Esperamos seguir esta cadena de eventos desde el cráneo malformado hasta el flóculo y el paraflóculo subdesarrollados y la disfunción de la corteza auditiva”, concluye Zakharenko.
Al igual que ocurre con muchas enfermedades neurológicas, las causas exactas de la esquizofrenia aún se desconocen en gran medida.
Los tratamientos actuales solo funcionan en algunos pacientes, mientras que otros sufren los debilitantes síntomas. Esto sugiere que puede haber múltiples factores responsables, incluidos los cambios genéticos, ambientales y biológicos.
Esta investigación se publicó en Nature Communications.
Fuente: Science Alert.